Bệnh phổi là nguyên nhân gây tàn tật và tử vong hàng đầu trên thế giới. Tại Việt Nam, ghi nhận tại Khoa Hô hấp, Bệnh viện Phổi Trung ương có khoảng 6,7% ca bệnh mắc bệnh phổi tắc nghẽn mãn tính, 6-7% ca mắc bệnh phổi mô kẽ phải điều trị suốt đời.
Nhiều trường hợp chỉ có cơ hội sống khi được ghép phổi. Tuy nhiên, ghép phổi là kỹ thuật khó nhất trong ghép tạng hiện nay, để hồi phục và duy trì sự sống sau ghép cũng khó khăn hơn so với các tạng khác như thận, gan. Hội thảo “Ghép phổi và Y học tái tạo tại Hoa Kỳ và Việt Nam: Thực trạng và giải pháp” do Bệnh viện Phổi Trung ương phối hợp với Bộ Y tế, Trung tâm Điều phối Ghép tạng Quốc gia tổ chức ngày 16/5 đã đưa ra nhiều giải pháp để nâng cao chất lượng ghép phổi.
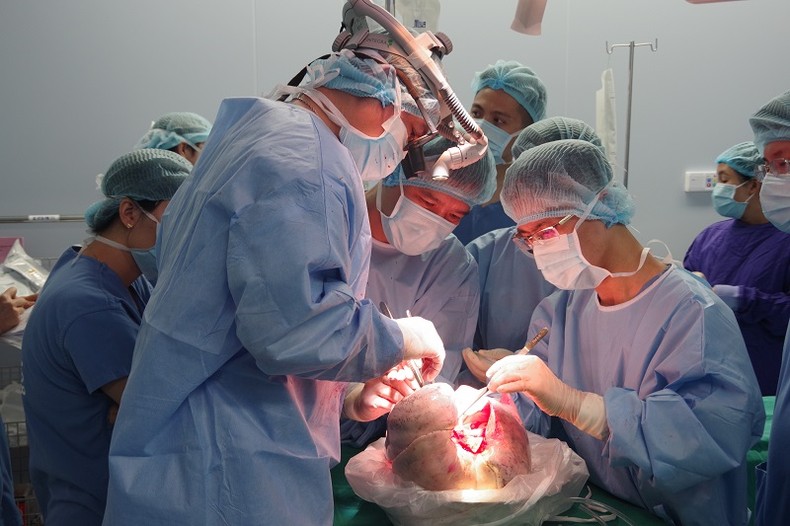
Sau 3 năm ghép phổi, ông Nguyễn Xuân T. ở Bỉm Sơn, Thanh Hoá đã có một cuộc sống mới khỏe mạnh kỳ diệu. Ông là bệnh nhân được ghép phổi thành công toàn diện nhất tại Việt Nam. Ông T nằm trong danh sách hơn 20 người chờ ghép phổi và may mắn phù hợp các chỉ số của ca bệnh chết não tại Bệnh viện Phổi Trung ương mà gia đình đồng ý hiến tạng. Ông T. có bệnh lý xơ phổi rất nặng, khiến ông không thể đi lại bình thường, không thể leo cầu thang. Nếu không được ghép phổi, ông chỉ có thể sống 2-3 tháng.
Bệnh viện Phổi Trung ương chuẩn bị một kíp phẫu thuật viên, gây mê cùng phối hợp với các bác sĩ Bệnh viện Trung ương Quân đội 108 thực hiện ca ghép phổi. Kíp phẫu thuật này đã được học tập tại trung tâm ghép tim phổi lớn nhất thế giới là Trung tâm ghép tim phổi Trường Đại học California, San Francisco. Ông T. đã được ghép cả 2 lá phổi từ người hiến, 3 ngày sau, ông đã đứng dậy được và tập đi lại.
Sau gần 3 năm được thực hiện ghép phổi, ông T. phục hồi tốt và hoàn toàn khỏe mạnh, chức năng hô hấp ổn định. Đây là ca phẫu thuật được các chuyên gia đánh giá là thành công nhất từ trước đến nay, trong bối cảnh Việt Nam đã triển khai nhiều ca ghép phổi từ người cho bị chết não nhưng tỷ lệ thành công không cao, thời gian sống của người được cho sau ghép phổi không dài.
Đến nay, Việt Nam đã thực hiện thành công 9 ca ghép phổi, trong đó có 1 ca tại Bệnh viện Trung ương Huế, 1 ca tại Bệnh viện Quân y 103, 4 ca tại Bệnh viện Trung ương Quân đội 108, 3 ca tại Bệnh viện Hữu nghị Việt Đức. Trong số đó, có 2 ca sau ghép phổi còn sống là 1 ca tại Bệnh viện Quân y 103 và 1 ca tại Bệnh viện Trung ương Quân đội 108.
Ca ghép phổi đầu tiên ở Việt Nam được thực hiện tại Bệnh viện Quân y 103 vào năm 2017. Người được ghép là cháu Ly Chương Bình (7 tuổi, ở xã Bát Đại Sơn, huyện Quản Bạ, tỉnh Hà Giang), người cho phổi là bố đẻ và bác ruột. Bình mắc bệnh giãn phế quản lan tỏa bẩm sinh cả hai phổi, từ khi 2 tháng tuổi đã đau ốm triền miên, khó thở, quấy khóc, nhưng khi lên 6, cậu bé mới được cha mẹ đưa đến Bệnh viện Nhi Trung ương thăm khám. Bác sĩ cho biết, nếu không ghép phổi thì tính mạng của cháu chỉ còn tính bằng tháng. Bình được chuyển sang Bệnh viện 103 để thực hiện ca ghép phổi. Bệnh của Bình phải cắt bỏ cả 2 phổi, do vậy phải có 2 người cho tạng. Rất may đây là ca ghép phổi cùng huyết thống nên có lợi về mặt miễn dịch và kết quả ghép tốt hơn. Sau 7 tháng nằm trong phòng vô trùng, Bình được xuất viện và sức khoẻ đã tiến triển rất tốt.
Hiện nay chi phí 1 ca ghép phổi tại Việt Nam khoảng gần 2 tỷ đồng, rẻ hơn so với người bệnh ra nước ngoài ghép. Tuy nhiên, nguồn tạng hiến lại cực kỳ khó khăn.
Theo Trung tâm Điều phối Ghép tạng Quốc gia, danh sách người bệnh cần ghép phổi hiện rất dài. Hằng năm, tại Bệnh viện Phổi Trung ương có 20-30 bệnh nhân có chỉ định ghép phổi, nếu không sẽ tử vong chỉ sau 2-3 tháng. Việc vận động gia đình người chết não hiến tạng cũng gặp nhiều khó khăn do còn nhiều rào cản về quan niệm và định kiến xã hội. Tuy danh sách đăng ký hiến tạng sau khi chết dài, nhưng tới khi người đăng ký qua đời, lại gặp rào cản bởi người thân của họ không đồng ý. Theo TS Nguyễn Hoàng Phúc, Phó Giám đốc Trung tâm Điều phối quốc gia về ghép bộ phận cơ thể người, tính đến ngày 11/5/2023, số người đăng ký hiến tạng là 72.432 người. Việt Nam đã thực hiện được 7.498 ca ghép tạng (từ năm 1992 đến 31/3/2023).
Theo TS Đinh Văn Lượng, Giám đốc Bệnh viện Phổi Trung ương, gánh nặng bệnh phổi có chiều hướng gia tăng đáng kể nhất là sau giai đoạn đại dịch COVID-19 càng làm cho nhu cầu phát triển các kỹ thuật tiên tiến, hiệu quả trở nên cấp thiết hơn bao giờ hết, đáp ứng nhu cầu của người dân. Nhiều người mắc COVID-19 nặng, nguy kịch phải điều trị hồi sức tích cực, khi ra viện đối mặt với vấn đề hậu COVID-19. Nhiều người do phổi tổn thương nặng trong quá trình điều trị COVID-19, mặc dù khỏi bệnh nhưng để lại di chứng nặng nề. Theo lãnh đạo Bệnh viện Phổi Trung ương, từ ca ghép phổi đầu tiên thành công, Bệnh viện sẽ chuẩn hóa các quy trình điều trị bệnh về phổi đạt tiêu chuẩn quốc tế cao nhất. Từ đó, các bệnh nhân có bệnh lý về phổi được thừa hưởng thành tựu về quy trình kỹ thuật, đặc biệt là phát triển 2 nhóm kỹ thuật cao về ghép phổi và y học tái tạo, cũng là mũi nhọn công nghệ cao của ngành y tế.
Ghép phổi là biện pháp cuối cùng khi người bệnh đã tuyệt vọng bởi các phương pháp điều trị khác. Tuy nhiên, hiện nay còn có phương pháp điều trị tế bào gốc và tế bào miễn dịch cho người bệnh phổi giai đoạn cuối. Đặc biệt, ứng dụng ECMO trong phẫu thuật tim phổi, ghép phổi và triển vọng của ghép phổi tạo cơ hội nâng cao thời gian và chất lượng sống cho bệnh nhân xơ phổi, bệnh phổi kẽ giai đoạn muộn.
Theo Thứ trưởng Trần Văn Thuấn, Bộ Y tế nhất trí ủng hộ định hướng phát triển hai mũi nhọn công nghệ cao về ghép phổi và y học tái tạo mà Bệnh viện Phổi Trung ương đề xuất. Thứ trưởng đề nghị Bệnh viện Phổi Trung ương làm đầu mối, phối hợp với các vụ, cục liên quan, bảo hiểm Xã hội và các đối tác hoàn thiện các quy trình kỹ thuật cao về ghép phổi và y học tái tạo, gắn với thanh toán bảo hiểm y tế cho người bệnh.
https://cand.com.vn/y-te/hoi-sinh-su-song-cho-nguoi-mac-benh-phoi-giai-doan-cuoi-i693879/
Ngày đăng: 09:33 | 18/05/2023
Trần Hằng / cand.com.vn